|
||
|
Table of Contents
手術では、切開後、下の図にあるような第二頸椎を取り巻く筋肉や脊椎、末梢神経、動静脈などどへの損傷、影響を最低限に腰から採った骨を第一頸椎と第二頸椎の間に挟みつつ、4本のチタンスクリューと2本のチタンロッドで幹部を固定する。スクリューをうつ場所はドリルで穴を開けるという。 ◆手術の内容とInformed Consent 入院して一週間後、私は大手術を受けることになる。 手術の内容だが、折れて陥没した第二頸椎を自分の腰からとった骨を挟んで第一頸椎にチタン合金で構造化し固定化するもので、チタンのスクリューやロッドを6本使っている。まだ3次元画像はもらっていないが、後に術後のレントゲン写真を見せられた。これについても入手次第、掲載したい。 下は手術前夜に執刀医が私と妻との間で行われた Informed Choice and Consent時に示した手術の物理的な概念図である。構造設計図といってもよい。これは個室の前にあるカンファレンス室で執刀医、青山、妻の3人で1時間ほどかけ行われた。
そして翌日の11月19日午後から夜に及ぶ手術では、妻が個室(病室)に待機し、万一インフォームドコンセントの内容からはずれて麻酔、手術などをする場合、すぐに執刀医から妻に連絡が行くとされた。 手術では、当初通りに行われたこともあり、待機する妻への連絡は終了時までなかった。 ◆手術の具体的内容 C1が第一頸椎、C2が第二頸椎であり、上の図が側面図、下の図が組の後ろから見た側面図である。スクリュー4本、ロッド2本は素材がチタン合金であい、櫓を組んで第一、第二頸椎を腰から取った自分の骨を挟んで固定する。 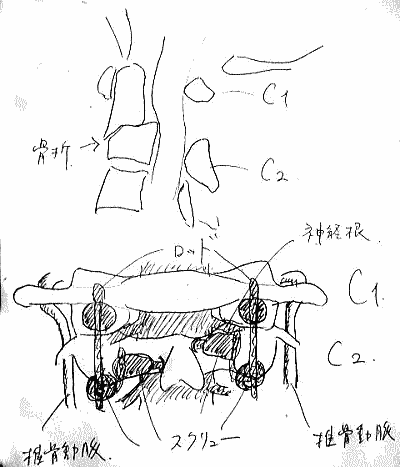 主治医がInformed Consentで示した青山貞一手術の概念図(1) 慈恵医科大付属病院脳神経外科 2010.11.18 下は青山が上図を元にのちに作成したもの。ただし、下図は第二頸椎骨折、陥没後ではなく、健康な頸椎上にチタンのスクリューやロッドを書き加えている。さらに3次元で立体的に可視化しないとその構造は理解されにくい。  青山貞一による手術の概念図 下は使用するチタンスクリューのイメージである。   出典:http://www.sophiatech.co.jp/implans/screw_image/screw_image.html 手術ではたとえば以下のようにして使うことになる。ただし、以下はイメージ図。   それぞれの位置 背面図 出典:http://www.orihime.ne.jp/~one-/tekious.htm 手術の前々日、前日と2回に渡り麻酔専門医から何度も説明を受けた。麻酔の手順、心得などについても説明を受けた。 大手術は慈恵医科大学付属病院の脳神経外科、麻酔科などの専門医師5名による特別グループ構成で11月19日午後から夜にかけ行われた。 12時過ぎ、中央棟16階にある私の個室から看護師により車椅子で16階からエレベータを使って3階の手術に向かった。手術室到着後、麻酔専門医により点滴形式で全身麻酔が行われた。覚えているのはここまでである。 その後7-8時間はまったく記憶はなく夢も見ていない。 手術後すぐに、5階にある集中治療室(ICU)に移された。 ICUでは主動脈(Aライン)、静脈、末梢系はじめ各所に10本以上のチューブが体に差し込まれており、またオシッコなどの排出系もすべてチューブとなっていて身動きできなかった。入院後、一番きつかったのはこのときである。 慈恵医大病院中央棟のICUはかなりの数あり、手術を受ける患者には希望すると手術の前日までにICUを見学することができる。私は希望し前日にしっかり見学しICU側から説明も受けた。 肝腎な手術の内容は、上述のように落下転倒で折れ陥没した第二頸椎と第一頸椎の間に、腰から取った骨を挟み約2mm直径のチタン(金属)2本とそれにブリッジをかけるように固定することでした。チタンの棒は計4本使用している。 上記の手術内容についても、外来検査時から手術の前日まで、あらかじめ模型とグラフィックスをもとに主治医に何度も説明をしてもらった。 手術内容と方法には、当然のこととして代替案が多数ある。そのかかから医師と議論しながらひとつを選ぶことになった。代替案によりプラス、マイナス、リスク、費用が変わる。 また、もし手術で実際に首を開いたところ、第一案が難しい場合は第二案、第三案と次善の策についても優先順位を付けることになった。この説明と質疑にはかなりの時間が費やされた。この辺はInformed Consentの主要部分となる。 本来、第一頸椎と第二頸椎はそれぞれ独立して動くことで、人間は誰でも首が自由に回るのだが、第一と第二を固定化したので、手術によって直っても仰角、回転角ともに制限がある。リハビリなどにより健康な方の70%程度まで戻るかも知れないと言われた。 上述のように、私自身、3週間に及ぶ入院の中では、ICUから個室に移った20日が一番きつかった。翌日は一日安静にしていた。実のところ私が入院中に安静にしていたのは、この日(20日)くらいかも知れない。 19日夜から点滴が開始されていたが、20日の夕方から食事がだされた。食事と並行してブドウ糖などの点滴を行い栄養を体に送り込んだ。点滴にはブドウ糖とともに手術時の各種傷口に対応するための抗生剤が含まれる。 22日以降、手術に関連した痛みがかなり減ってきた。術後、一切の鎮痛剤を使っておらず看護師さんらはびっくりしている。痛みは人によって個人差があるようだ! ところで今回は、11日に東京都品川区にある旗の台脳神経外科に診察にでかけたときから、現在に至るまで徹底的にInformed choice and consentを心がけ、すべてに渡り主治医(脳神経外科執刀医、呼吸器主任、糖尿など生活習慣病関連の主任、麻酔主任)らからの説明を受け、その都度理解、認識した上で判断した。 たとえば呼吸機能を回復させようとすると血糖値やLDLが上昇するなど新たな問題が起こるが、それらを承知の上で何を優先するかが術前の大きなポイントとなる。これについても、私のここ数年の経験を伝えた。 医者側も驚いていたが、やはり患者や家族は医者任せ、看護師まかせではなく、主体性を持って対応することの大切さを実感している。 下は健康な人の第一頸椎(上)と第二頸椎(下)の側面図である。 第一頸椎 出典:http://video.about.com/backandneck/Cervical-Spine-Anatomy.htm 第二頸椎 出典:http://video.about.com/backandneck/Cervical-Spine-Anatomy.htm 下のレントゲン写真は術後に撮影したものである。 退院後初の検査時に主治医より提供を受けた。第一頸椎と第二頸椎の間に腰骨を挟み、チタン合金で第一頸椎(長いスクリュー)、第二頸椎(短いスクリュー)で固定している様子が3次元の立体図で良く分かる。 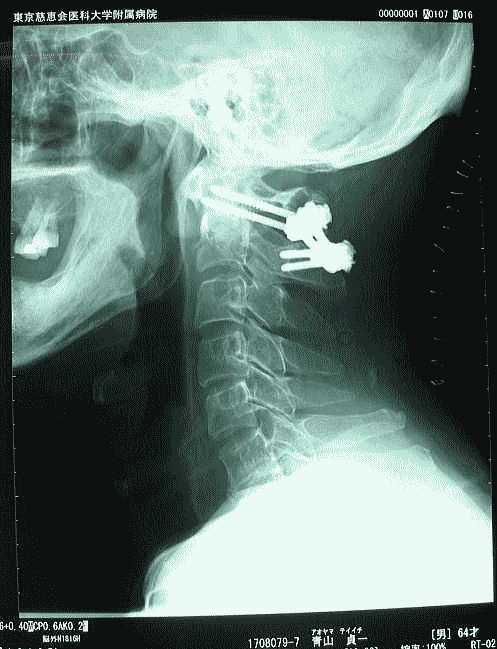 手術後の頸椎レントゲン写真(2010/12/13) 出典:東京慈恵会医科大学付属病院脳神経外科 以下は、CT及びMRIで見た手術個所の断層図である。退院時、希望していたCT及びMRI断層画像データをCD媒体で提供された。画像は専用ソフトだけでなくWindowsXP,7などのブラウザでも見れる。  出典:東京慈恵会医科大学付属病院脳神経外科 下はCT画像に見る第二頸椎に入れたチタンスクリュー(ネジ)。断層撮影なので部部しか見れない。 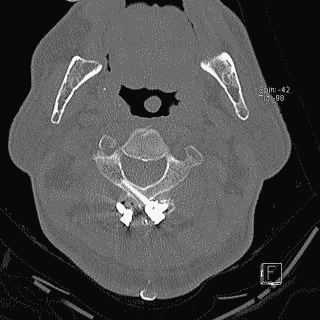 CT断層画像に見る青山貞一の手術後(2010年11月20日撮影)。 慈恵医大付属病院 下もCT画像に見る第二頸椎に入れたチタンスクリュー(ネジ)。断層撮影なので部部しか見れない。チタンスクリューは4本、チタンロッド(棒)は2本入れてある。 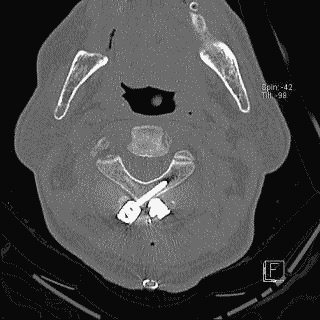 CT断層画像に見る青山貞一の手術後(2010年11月20日撮影)。 出典:慈恵医大付属病院脳神経外科 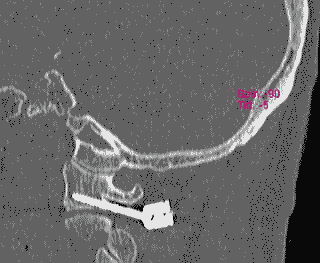 CT断層画像に見る青山貞一の手術後(2010年11月20日撮影)。 出典:慈恵医大付属病院脳神経外科 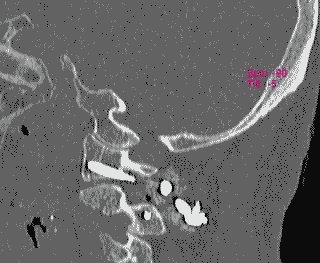 CT断層画像に見る青山貞一の手術後(2010年11月20日撮影)。 出典:慈恵医大付属病院脳神経外科 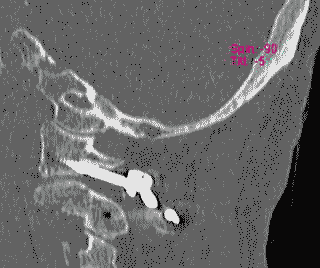 CT断層画像に見る青山貞一の手術後(2010年11月20日撮影)。 出典:慈恵医大付属病院脳神経外科 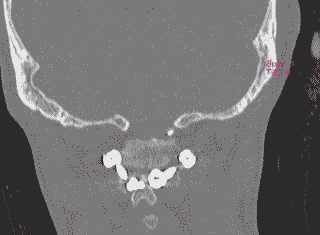 CT断層画像に見る青山貞一の手術後(2010年11月20日撮影)。 出典:慈恵医大付属病院脳神経外科 下は腰の骨の採取場所を示している。また手術時の切開位置を示している。首の裏を縦に12cmほど切開している。 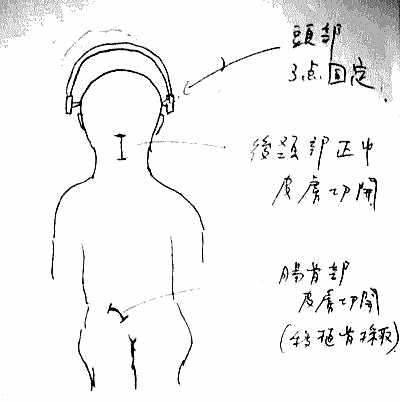 主治医ががInformed Consentで示した青山貞一手術の概要図(2) 慈恵医科大付属病院脳神経外科 2010.11.18  頸椎を取り巻き上下に縦断する筋肉 出典:http://video.about.com/backandneck/Cervical-Spine-Anatomy.htm 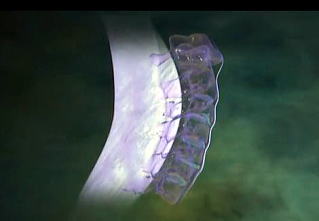 頸椎と隣り合わせに上下に縦断する脊髄 出典:http://video.about.com/backandneck/Cervical-Spine-Anatomy.htm 万一動脈を切った場合は、すぐに輸血を開始するという。 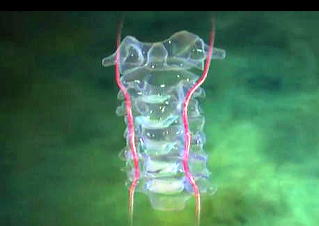 頸椎と隣り合わせに上下に縦断する動脈 出典:http://video.about.com/backandneck/Cervical-Spine-Anatomy.htm 下は慈恵医大付属病院のCTで撮影した青山貞一の頸椎と隣り合わせに上下に縦断する動脈である。 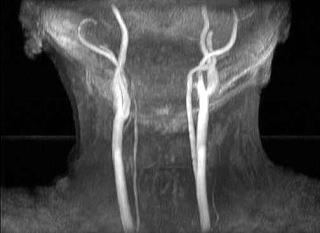 CT断層画像に見る青山貞一の頸椎と隣り合わせに上下に縦断する動脈(撮影2010年11月17日)。 出典:慈恵医大付属病院脳神経外科 英国医学会で頸椎手術に関連し想定しているリスク(合併症を含む)を以下に示す。すなわち外科手術により物理的に幹部を固定化したとしても、将来、以下のようなリスクがないわけではないようだ。 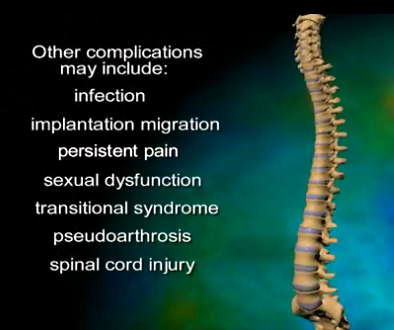 出典:http://video.about.com/backandneck/Complications-of-Spinal-Surger.htm ◆全身麻酔による大手術 入院から一週間後の11月19日午後、全身麻酔後に大手術をすることになった。慈恵医科大学付属病院の中央棟3階にある手術室で手術を受ける。 手術の数日前から麻酔の専門医2名から説明を受ける。また看護師から手術当日の実務手順について資料をもとに説明を受ける。 お昼に病室がある16階から専用エレベータで手術室がある3階に直行し、その後、麻酔との対話の中で点滴により全身麻酔がおこなわれ、5名のチームによる手術が開始された。 慈恵医大脳神経外科の手術では全国でここだけ、手術中にCT断層撮影が可能とのことである。 午後8時過ぎ手術は終了し、5階の集中治療室(ICU)に移された。麻酔が切れた後、妻や池田さんと会話を交わした。大手術は大成功であった! 現在の麻酔技術の進歩はすさまじく、5分単位で全身麻酔をオンオフできるという。医師は麻酔技術は日進月歩で進歩しており、すばらしく切れがよいと言っていた。 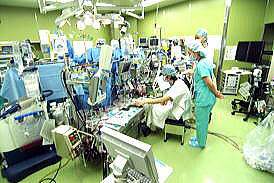 慈恵医大病院中央棟3階にある手術室のイメージ 3階、4階が手術室。5階が集中治療室(ICU)、6階より上が病棟 出典:慈恵医大病院公式Web  集中治療室(ICU)の一部(イメージ) 出典:慈恵医大病院公式Web このように11月19日午後から夜に行われた手術では、当初予定の内容を関連する神経系、動脈系などに損傷を与えることなく実施できた。 ★手術成功のお知らせ(池田こみち) 術後の痛みだが、鎮痛剤を注射してもらうほどの耐えられない痛みは退院までなく、当初からあった後頭(こうとう)神経痛も次第に弱くなってきた。それ以外の痛みとしては、寝る角度により腰から骨を採った場所がちくりと痛むことがル程度である。 以下は青山貞一の手術を担当してくれた大橋医師のプロフィールです。
つづく |